Lussazioni e instabilità della spalla
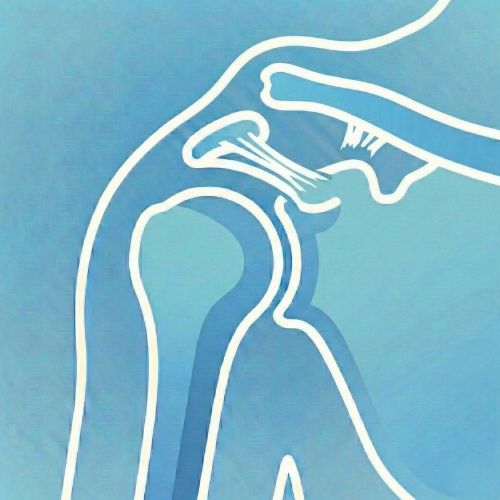
La spalla è l’articolazione con la maggiore libertà di movimento del corpo umano. Questa caratteristica consente di orientare la mano in ogni direzione dello spazio, ma comporta anche una vulnerabilità intrinseca: la stabilità non è garantita dalla congruenza delle superfici ossee, bensì dall’equilibrio dei tessuti molli che circondano l’articolazione.
Con il termine instabilità di spalla si descrive uno spettro di condizioni cliniche che va dalla semplice sensazione di apprensione o insicurezza durante alcuni movimenti, fino alla sublussazione o alla lussazione vera e propria della testa omerale dalla glenoide. Non tutte le instabilità si manifestano con episodi traumatici evidenti: in molti casi i sintomi possono essere più sfumati, ma comunque limitanti nella vita quotidiana, lavorativa o sportiva.
Comprendere il meccanismo alla base dell’instabilità è fondamentale per impostare un trattamento efficace e duraturo.
Anatomia funzionale della stabilità gleno-omerale
La stabilità della spalla dipende dall’interazione coordinata di stabilizzatori statici e dinamici.
Gli stabilizzatori statici comprendono il labbro glenoideo, la capsula articolare e i legamenti gleno-omerali. Queste strutture agiscono come freni passivi, soprattutto agli estremi del movimento, contribuendo a mantenere la testa dell’omero centrata nella glenoide.
Gli stabilizzatori dinamici sono rappresentati dalla cuffia dei rotatori e dalla muscolatura periscapolare. Il loro ruolo è attivo: attraverso un meccanismo di compressione concava, mantengono la testa omerale centrata durante il movimento.
Una lesione traumatica, un’alterazione anatomica o un deficit di controllo neuromuscolare possono rompere questo equilibrio, predisponendo all’instabilità. Identificare quali stabilizzatori sono coinvolti è il presupposto essenziale per scegliere il trattamento più appropriato.
Lussazione gleno-omerale: forme acute traumatiche
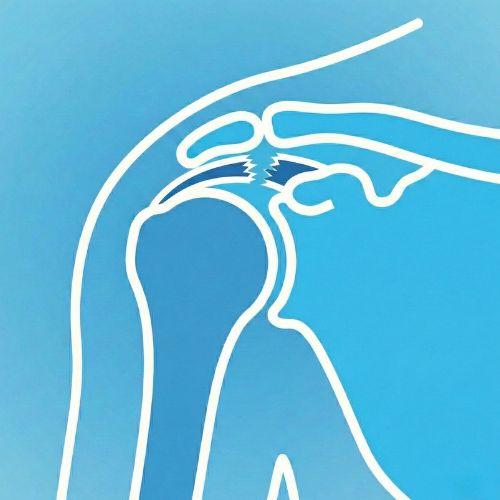
La lussazione gleno-omerale è la perdita completa e persistente dei rapporti articolari tra testa dell’omero e glenoide; la sublussazione rappresenta invece una perdita parziale o transitoria.
La lussazione anteriore è la più frequente e si verifica tipicamente in seguito a un trauma con il braccio in abduzione ed extrarotazione. Il primo episodio può determinare lesioni associate, come il distacco capsulo-labrale antero-inferiore (lesione di Bankart) o una lesione da impatto della testa omerale (lesione di Hill-Sachs).
La gestione del primo episodio rappresenta un momento cruciale: oltre alla riduzione della lussazione, è fondamentale una valutazione clinica e strumentale accurata per identificare eventuali lesioni associate e stimare il rischio di recidiva.
Instabilità di spalla: non solo lussazione anteriore
L’instabilità della spalla non si limita alla lussazione anteriore traumatica. Esistono diverse forme cliniche, spesso sottodiagnosticate, che richiedono un approccio specifico.
L’instabilità anteriore recidivante può manifestarsi con nuove lussazioni, sublussazioni ripetute o semplice apprensione, soprattutto durante gesti sportivi o movimenti sopra la testa.
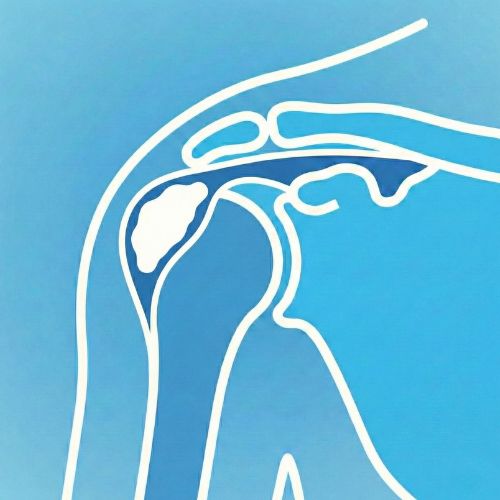
L’instabilità posteriore, meno comune ma frequentemente misconosciuta, può presentarsi con dolore profondo, perdita di forza e difficoltà nei movimenti di spinta; spesso non è associata a episodi di lussazione evidenti.
L’instabilità multidirezionale è caratterizzata da lassità capsulare globale, spesso associata a ipermobilità costituzionale e microtraumi ripetuti. In questi casi il deficit principale è funzionale più che strutturale.
Esistono infine forme di instabilità funzionale, in cui il problema dominante è un alterato controllo neuromuscolare scapolo-omerale, anche in assenza di una lesione anatomica significativa.
Riconoscere il tipo di instabilità è essenziale per evitare trattamenti inappropriati.
Prenota una valutazione specialistica per l’instabilità della spalla
Una diagnosi corretta aiuta a prevenire recidive e limitazioni funzionali.
CHIAMA 333 1610443 Scrivi su whatsappDiagnosi e inquadramento clinico
La diagnosi dell’instabilità di spalla non si basa esclusivamente sugli esami strumentali. La valutazione specialistica integra anamnesi, esame obiettivo e interpretazione critica di radiografie, risonanza magnetica ed eventuale TC quando indicata.
È fondamentale analizzare la direzione dell’instabilità, il meccanismo di insorgenza, la presenza di episodi traumatici, l’impatto sulla funzione e la possibile associazione con difetti ossei o lesioni dei tessuti molli. Gli esami di imaging devono essere letti alla luce del quadro clinico, evitando decisioni basate unicamente sull’immagine radiologica.
Il trattamento dell’instabilità di spalla deve essere personalizzato e non segue uno schema rigido valido per tutti.
In molte situazioni, in particolare nelle forme atraumatiche o multidirezionali, e in alcuni pazienti dopo un primo episodio traumatico, il trattamento conservativo rappresenta un’opzione efficace. La riabilitazione è il cardine del percorso e mira a recuperare il controllo neuromuscolare, rinforzare gli stabilizzatori dinamici e ottimizzare la cinematica scapolo-omerale.
In altri casi, tuttavia, il rischio di recidiva può essere elevato già dopo il primo episodio. Nei pazienti giovani con alte richieste funzionali o sportive, o in presenza di lesioni associate che aumentano l’instabilità, attendere nuove lussazioni può esporre la spalla a un danno progressivo dei tessuti capsulo-legamentosi e ossei.
Per questo motivo, in situazioni selezionate, la stabilizzazione chirurgica può essere presa in considerazione anche dopo il primo episodio, con l’obiettivo di ridurre il rischio di instabilità recidivante e proteggere l’articolazione nel lungo termine. In altri contesti, invece, un percorso conservativo ben strutturato rimane una scelta appropriata ed efficace.
La decisione tra trattamento conservativo e chirurgico deriva sempre da una valutazione individuale, che tiene conto dell’età, del livello di attività, delle caratteristiche anatomiche della lesione e degli obiettivi funzionali del paziente.
Quando indicato, il trattamento chirurgico mira a ristabilire la stabilità articolare e prevenire le recidive.
La chirurgia artroscopica consente di trattare le lesioni capsulo-labrali in modo preciso e rispettoso dei tessuti, ed è oggi ampiamente utilizzata nelle forme di instabilità anteriore senza difetti ossei significativi.
Nei casi più complessi, in particolare in presenza di deficit ossei glenoidei o omerali, di recidive multiple o di fallimento di precedenti interventi, possono essere indicate procedure di stabilizzazione a cielo aperto.
La scelta della tecnica si basa su un algoritmo terapeutico che tiene conto dell’entità dei difetti ossei, dei fattori di rischio individuali e delle caratteristiche funzionali del paziente, con l’obiettivo di selezionare la procedura più appropriata e ridurre il rischio di nuove instabilità.
Riabilitazione e prevenzione delle recidive
La riabilitazione rappresenta una fase centrale del trattamento, sia dopo un episodio di instabilità sia dopo un intervento chirurgico. Il percorso deve rispettare i tempi biologici di guarigione e procedere per fasi progressive, evitando forzature che potrebbero compromettere la stabilità ottenuta.
Un programma mirato al controllo neuromuscolare, al rinforzo degli stabilizzatori dinamici e alla gestione del ritorno alle attività quotidiane e sportive è determinante per prevenire le recidive e consentire una ripresa sicura e duratura.
Un approccio orientato al lungo termine
L’instabilità della spalla è una condizione complessa ma oggi ampiamente trattabile. Non esiste una soluzione unica valida per tutti: il risultato dipende da una diagnosi accurata, dalla scelta della strategia terapeutica più adeguata e da un percorso riabilitativo guidato.
Integrare correttamente trattamento conservativo e chirurgia quando indicata consente di ridurre il rischio di recidive e di restituire una spalla stabile, funzionale e affidabile nel tempo.
Altre patologie trattate